Miért nehéz összehasonlítani az egyes vakcinák hatékonyságát?
Állandó viták tárgyát képezi a vakcinák hatékonysága. A cégek klinikai tesztelés során megadott hatékonysági adatait nem lehet egymással összehasonlítani, mint ahogy az utánkövetés során elért eredményekből is téves következtetések is levonhatók. Szakértők szerint van létjogosultsága az egyéni mérésnek is az oltás után, de itt is nehéz kiigazodni. Egy biztos, a legjobb oltás, amit már megkaptunk.
Így foglalható össze a Miérted-csoport Facebook-oldalán tartott kerekasztal-beszélgetés lényege.
Forrás: Facebook/Miérted
A Miérted Facebook-oldalán tartottak kerekasztal-beszélgetést szakemberek a vakcinák hatékonyságáról, amely különösen aktuális témának számít manapság. Jakab Ferenc és Kemenesi Gábor virológusok mellett Kulcsár Andrea oltási szakértő és Tauber Zsófia biológus vett részt a beszélgetésen, amelyet Constantin Tamás gyermekreumatológus moderált.
Mit jelent a vakcinák hatékonysága?
A köznyelvben a vakcinák hatékonysága alatt több mindent is értenek – mondta Tauber Zsófia. Ez leggyakrabban a gyártók esetében a gyógyszerek klinikai tesztfázisában elért eredményeit jelenti. A harmadik fázisban ideális, laboratóriumi körülmények között tesztelik a szert kiválasztott embereken. A szaknyelvben ezt az eljárást randomizált, placebokontrollált és dupla vak tesztelésnek nevezik.
Ez a gyakorlatban azt jelenti, hogy az alanyokat véletlenszerűen osztják el, és sem a beteg, sem az orvos nem tudja, hogy a vizsgálatban részt vevő személy a hatóanyagot tartalmazó szert kapta-e vagy placebót. Ezek azok a tényezők, amelyek biztosítják, hogy semmilyen háttérváltozó nem tudja torzítani, befolyásolni az eredményeket.
A hatékonyságot a valós alkalmazás során szerzett eredményekkel is lehet mérni. Ez bevett gyakorlat a gyógyszeriparban és most a koronavírus-járvány idején ez különösen akut kérdés. Az utánkövetésnél – szemben a laboratóriumi adatokkal – a vizsgálati körülmények nem ideálisak. Az eredményeket számos változó befolyásolja, ilyen az életkor, az egészségügyi állapot vagy hogy mennyire vagyunk kitettek a vírusnak. Értelemszerűen a mintanagyság is sokkal nagyobb, mint egy randomizált tesztelés során.
A hatékonyság mérésének egy másik aspektusa az, hogy az adott vakcina hogyan hat az egyénre. Ez az, ami leginkább foglalkoztatja az embereket és a szakértőket, hogy milyen immunválasz érhető el az oltás után. A tudományos válasz az, hogy amíg az ellenanyagszint termelődése az oltás után mérhető, addig az úgynevezett T-sejtes immunválasz csak professzionális körülmények között, bonyolult és költséges eljárással határozható meg.
Miért lett 95 százalékos a Pfizer, és miért 66 százalékos hatékonyságú a Jonhson & Jonhson?
Ha megnézzük a klinikai vizsgálatokban mért hatékonysági mutatókat, akkor helytelenül az a benyomásunk lehet, hogy a Pfizer jóval hatékonyabb, mint a Johnson & Johnson – mondta Constantin Tamás. Előbbi 95, utóbbi 66 százalékos hatékonyságról számolt be a harmadik fázisú klinikai vizsgálatai után.
A Budai Egészségközpont reumatológus szakorvosa egy példán mutatta be, hogyan számolták ki a Pfizer hatékonyságát.
A képre kattintva nagyobb méretben is megnézheti az ábrát.
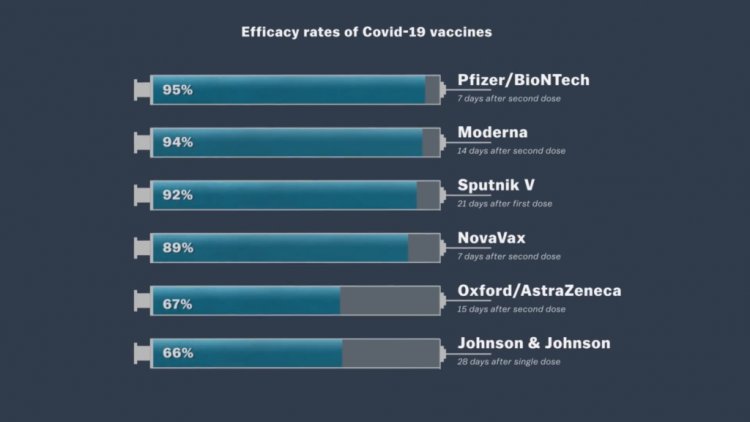
Forrás: Miérted.com
A Pfizer a 43 ezer kiválasztott embert két részre osztotta. A placebo csoportban 21 500 főből 162-en kapták el a betegséget, míg a vakcinával beoltott csoportban csak nyolcan. Így az alábbi képlet alapján jön ki a 95 százalékos hatékonyság.
- Oltott csoportban: 8/21.500= 0, 037%
- Placebo csoportban: 162/21.500= 0,75%
- Hatékonyság: (0,75-0,037)/0,75= 95%
Az oltott csoportban 95 százalékkal kevesebb tünetes megbetegedés fordult elő, mint a placebo csoportban.
A Johnson & Johnson vizsgálata a járvány meredeken felszálló ágában történt, ráadásul olyan országokat is bevontak, ahol a részben immunrezisztens variánsok már elterjedtek voltak, ezért lett alacsonyabb a hatékonysága. Ezért korai még határozott állításokat megfogalmazni az egyes oltások hatékonyságának összehasonlításával kapcsolatban – mondta Constantin Tamás.
Kulcsár Andrea ehhez hozzátette, hogy a való életben a vakcina kipróbálása nem egy kiválasztott populáción történik, és az eredményeket számos paraméter, az életkor vagy az egészségügyi állapot is meghatározza. Ezért a klinikainál itt a hatékonyság rosszabb lesz. Még nagyon kevés idő telt el, és kevés adat áll rendelkezésre a vakcinák használata óta, hogy az egyes gyártók számai jól összehasonlíthatóvá váljanak – mondta.
Azokban az országokban, ahol van utánkövetés, azokban is eltérő a járványhelyzet és lakosság vírusnak való kitettsége. Ezért is nehéz a vakcinák hatékonyságának összevetése.
Egy biztos, hogy akik megkapták a vakcinát, és akik megfelelő immunválaszt adtak, azok nem kerültek kórházba, nem lett súlyos lefolyású a betegség náluk.
A megszólaló szakértők szerint az idő múlásával és a tesztalanyok számának növekedésével a klinikai eredményekben kimutatott hatékonysági adatok a különböző gyártók között csökkenni fog.
A vakcinák működnek
Jakab Ferenc elmondta, hogy a beoltottság emelkedésével csökkenhet a megbetegedések száma, ami jól bizonyítja, hogy mennyire fontos az oltási program. Ugyanakkor az oltás mellett legalább ennyire fontos, hogy mennyire tesszük ki magunkat a vírusveszélynek. Az úgynevezett expozíció csökkentése azért fontos, mert az immunrendszer védekezési mechanizmusa csak az oltás után pár héttel alakulhat ki.
Kemenesi Gábor az amerikai járványügyi hivatal, a CDC adatait ismertette: 87 millió beoltottnál, az egymillió főre vetített fertőzöttek száma öt volt, és egy millió emberből egy halt meg az oltás után. A brit adatok azt mutatták, hogy az egészségügyi dolgozók körében a magasabb expozíció miatt az átlagosnál nagyobb, egyszázalékos volt fertőzöttség.
„Oltás után ne bízzuk el magunknak, még akkor sem, ha egy oltott személy vírusátadási képessége igen alacsony.”
Ugyanis nem lehetünk biztosak benne, hogy mikor érjük el a szükséges védettségi szintet – fogalmazott Kulcsár Andrea.
Mérni, vagy nem mérni?
A beszélgetés egyik legizgalmasabb részében arra keresték a választ a szakértők, hogy érdemes-e tesztelni magunkat az oltás után, hogy szervezetünk mennyire ellenálló a vírusnak. Jakab Ferenc szerint az antitestméréseknek igenis van létjogosultsága.
Úgy vélte, hogy létező társadalmi igényről van szó, mivel az emberek kíváncsiak arra, hogy kialakult-e megfelelő antitestbázis az oltás után, ami védettséget jelenthet.
Léteznek patikában kapható gyorstesztek, de ezek közül csak a professzionális, jó minőségűeket válasszuk – javasolta.
Akkor sem kell elkeseredni, ha a teszt negatív értéket mutat.
„Antitestes és sejtes immunválasza van a szervezetünknek, amiből az előbbit tudjuk csak mérni” – fogalmazott a Pécsi Tudományegyetem Szentágothai János Kutatóközpont víruslaborjának vezetője.
Így nem biztos, hogy nem alakult ki védettség, még ha az antitestes válasz negatív is lett. Erre csak a T-sejtes vizsgálat adhat választ, de ez nagyon bonyolult és költséges eljárás.
A laborban végzett vizsgálatok során már pontosabb képet kaphat a páciens arról, hogy a vérében milyen mennyiségű úgynevezett blokkoló antitest termelődött, azaz kialakult-e a védettség, a megfelelő az immunválasz.
Laboronként is lehetnek nagy eltérések, és az eltérő számadatok megzavarhatják a laikusokat.
A szakértők szerint ezért is fontos, hogy a laborok ne csak az eredményeket értékeljék, hanem legalább ilyen fontos a számadatok kiértékelése.
„A tudomány jelen állása szerint nem tudjuk, hogy egy-egy mérési érték a jövőre vonatkozóan mit fog jelenteni. Éppen emiatt jobb, ha nem mondja egy orvos sem, hogy védett vagy nem védett valaki” – mondta Kemenesi Gábor.
Forrás: hirado.hu